Đại cương
- Tứ chứng Fallot là dị tật tim bẩm sinh (TBS) tím thường gặp nhất: 5-10% TBS; 3,26/10.000 trẻ sơ sinh sống, 1.300 ca mới/năm ở Mỹ.
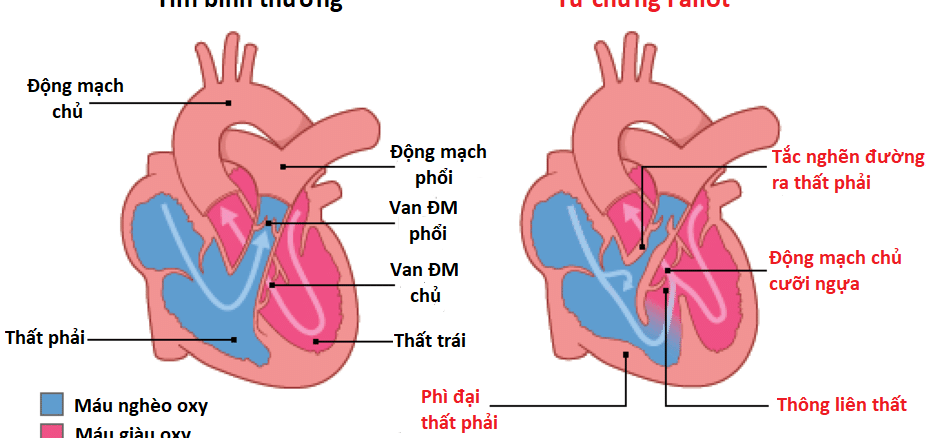
- Tứ chứng Fallot gồm 4 tật (Hình 1):
- Thông liên thất rộng
- Tắc nghẽn đường ra thất phải
- Phì đại thất phải
- Động mạch chủ cuỡi ngựa trên vách liên thất
- Nam nhiều hơn nữ.
- Dị tật phối hợp: bất thường mạch vành, động mạch chủ quay phải, thông liên nhĩ, tồn tại ống động mạch, kênh nhĩ thất.
Nguyên nhân
- Mẹ trong lúc mang thai
- Bệnh tiểu đường (con nguy cơ TOF gấp 3 lần)
- Ăn retionoic acids (vitamin A bị oxy hoá) trong 3 tháng đầu thai kỳ
- Bệnh phenylketone niệu không kiêng ăn phenylalanine (có trong thực phẩm giàu protein, quả hạnh, quả lê tàu, đậu lima, đậu phộng, các loại hạt)
- Uống trimethadione, paramethadione
- Di truyền
- 10% trẻ TOF có trisomy 13, 18, 21.
- Đột biến gene trong TOF
- Khiếm khuyết gene
Triệu chứng lâm sàng
- Biểu hiện lâm sàng phụ thuộc vào mức độ tắc nghẽn đường thoát thất phải (giảm lưu lượng máu lên phổi).
- Các biểu hiện lâm sàng chính bao gồm:
- Cân nặng lúc sanh thấp
- Chậm tăng trưởng
- Tím: hầu hết xuất hiện vào 3 tháng tuổi, tím toàn diện và đồng đều, tăng khi gắng sức, khó thở khi gắng sức phải ngồi xổm.
- Cơn tím: thường xảy ra khi trẻ gắng sức, kéo dài 15 – 30 phút, trẻ thở mạnh, tím nhiều hơn và đường thở bình thường, có thể dẫn tới tử vong.
- Ngón tay và ngón chân dùi trống.
- Âm thổi tâm thu liên sườn 3, liên sườn 4 trái sát xương ức.
Chẩn đoán
Điện tâm đồ
- Trục QRS lệch phải, có thể bình thường nếu Fallot “hồng”
- Dày thất phải tăng gánh tâm thu, chuyển tiếp đột ngột từ V1-V2
- Dày 2 thất trong Fallot “hồng”
- Lớn nhĩ phải ít gặp
X quang ngực
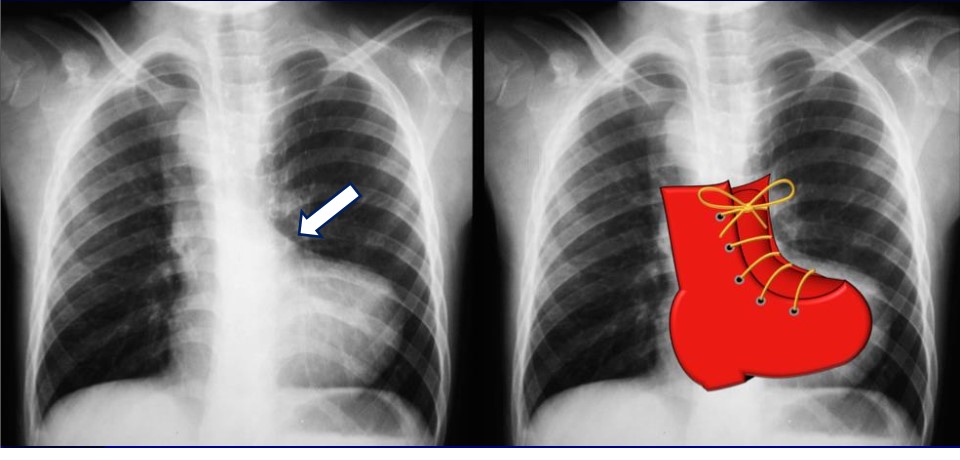
- Bóng tim bình thường hoặc nhỏ, hình chiếc giày (hình 2)
- Tuần hoàn phổi
- Thường giảm
- Tăng nếu có ống động mạch hoặc tuần hoàn bàng hệ chủ-phổi
- Cung động mạch phổi lõm
- Lớn nhĩ phải (25%)
- Cung động mạch chủ bên phải (25%)
Siêu âm tim
- Xác định 4 tật chính với đầy đủ các đặc điểm
- Xác định tổn thương tim khác đi kèm
- Đánh giá tuần hoàn bàng hệ chủ-phổi
- Đánh giá chức năng thất phải và trái
Xét nghiệm máu
- Đa hồng cầu (Hct, hemoglobin, hồng cầu tăng cao)
- Khí máu động mạch: toan máu
- Tiểu cầu giảm ở trẻ lớn, cô đặc máu nặng
- Fibrinogen máu giảm
- Rối loạn chức năng đông máu
- Sắt, sắt huyết thanh có thể giảm
Điều trị
Nội khoa
- Điều trị tạm thời:
- Điều trị thiếu máu và thiếu sắt.
- Cấp cứu cơn tím.
- Cải thiện độ bão hòa oxy.
Ngoại khoa
Thời điểm phẫu thuật:
- Thông thường đối với các trường hợp không triệu chứng, phẫu thuật thực hiện 1 thì sửa chữa hoàn toàn khi trẻ >10kg.
- Đối với các trường hợp có triệu chứng: 1 hoặc 2 thì (thì 1: BT shunt và thì 2: sửa chữa hoàn toàn).
Chỉ định đối với BT shunt: nhánh động mạch phổi nhỏ, 2 thất mất cân xứng, nhiều lỗ thông liên thất, chống chỉ định tuần hoàn ngoài cơ thể.
Chỉ định phẫu thuật khẩn:
- Tình trạng thiếu oxy trầm trọng, liên quan đến hẹp đường thoát thất phải tiến triển với mức độ bão hòa oxy dưới 75 – 80%.
- Cơn tím nặng.
- Phụ thuộc vào prostaglandin từ ngay sau sinh (nhiều khả năng tứ chứng Fallot kèm teo động mạch phổi).
Phẫu thuật triệt để:
- Nguyên tắc
- Nới rộng đường thoát thất phải (cố gắng bảo tồn vòng van động mạch phổi).
- Đóng thông liên thất.
- Đường tiếp cận thông qua nhĩ – phổi được xem là đường tiếp cận lý tưởng do tránh được xẻ cơ thành thất phải.
- Trong trường hợp hẹp vòng van ĐMP nhiều, cần phải xẻ vòng van và nới rộng đường thoát thất phải bằng miếng pacth xuyên vòng van.
- Tỉ lệ tử vong: 2 – 5%.
Theo dõi
Theo dõi hậu phẫu
- Hội chứng giảm cung lượng tim (LCOS) do:
- Suy tâm trương và tâm thu thất phải.
- Suy thất trái (ít gặp).
- Rối loạn nhịp không kiểm soát.
- Thông liên thất tồn lưu
- Rối loạn nhịp
Theo dõi lâu dài: biến chứng có thể gặp.
- Suy chức năng thất phải.
- Hẹp đường thoát thất phải.
- Hẹp động mạch phổi.
- Hở van động mạch phổi.
- Thông liên thất tồn lƣu.
- Rối loạn nhịp.
- Đột tử
Tài liệu tham khảo
- Phác đồ ngoại nhi Bệnh viện Nhi đồng 2
- https://www.heart.org/en/health-topics/congenital-heart-defects/about-congenital-heart-defects/tetralogy-of-fallot
- Constantine Mavroudis, Carl Backer, Richid F. Idriss. 2012. Pediatric Cardiac Surgery. Blackwell.
- Mark Davenport, James D. Geiger. 2020. Operative Pediatric Surgery. London: CRC Press.
- Mavroudis, Constantine, Backer, Carl Lewis (Eds.). 2015. Mavroudis, Constantine, Backer, Carl Lewis (Eds.). Springer.

Be the first to comment