Đại cương
- Thoát vị màng tủy là một khuyết tật bẩm sinh ở ống sống, do cung sau của đốt sống bị khuyết rộng làm cho ống sống thông với phần mềm ngoài ống sống, làm cho màng cứng tủy dễ dàng phình ra và tạo thành túi thoát vị.
- Thành phần túi thoát vị bao gồm màng cứng, màng nhện tủy, có thể kèm theo một số rễ thần kinh nhưng đa phần không có chức năng
- Tần suất 1/10.000 trẻ sơ sinh, gặp ở cả nam và nữ
- Vị trí thường gặp là cột sống thắt lưng – cùng, cũng có thể gặp ở vùng ngực, cổ, đầu và mặt trước xương cùng.
Nguyên nhân
- Bẩm sinh. Trong giai đoạn phôi lúc 20 – 28 ngày, nếu khiếm khuyết trong việc đóng ống thần kinh tại lỗ thần kinh trước (rostral neuropore) ở đầu phôi thì sẽ hình thành dị tật thoát vị não màng não và thoát vị tủy màng tủy.
- Dùng acid Folic sớm trong thai kỳ (0.4mg hằng ngày) có thể làm giảm tỷ lệ bị dị tật ống thần kinh.
Triệu chứng lâm sàng
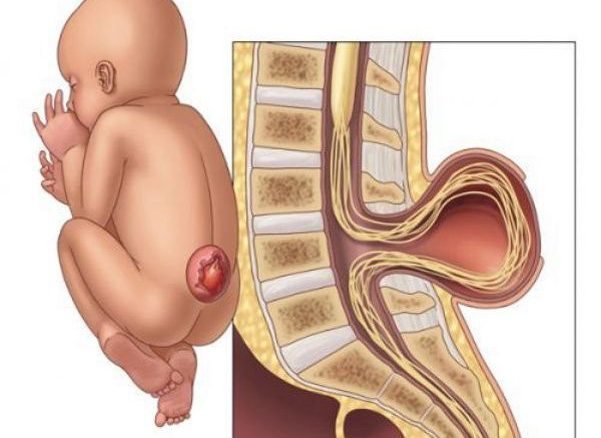
- Khối bất thường ở cột sống ngay sau sinh.
- Khối phồng dạng nang tròn, có da che phủ tốt, phồng lớn khi ho, khóc, rặn (hình 1)
- Thoát vị màng tủy thường không có biểu hiện gì về rối loạn vận động và cảm giác. Tuy nhiên, bệnh có thể khiến bệnh nhân bị liệt một phần hoặc hoàn toàn hai chân, mất cảm giác và rối loạn cơ thắt thường gặp trong các trường hợp túi thoát vị có các rễ thần kinh và tủy.
Chẩn đoán
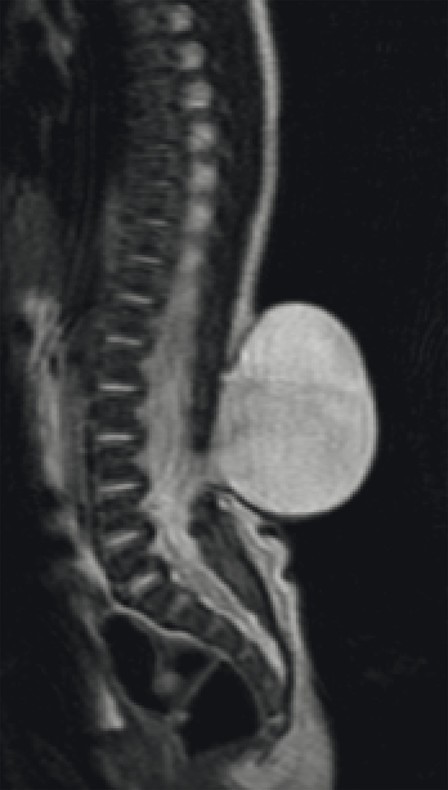
- Thoát vị màng tủy được chẩn đoán bằng MRI vùng tổn thương: có hình ảnh thoát vị màng tủy. (Hình 2)
- Siêu âm sọ não: tầm soát dị tật đi kèm
Điều trị
Phẫu thuật sớm khi có chẩn đoán nhằm giảm nguy cơ vỡ.
Chuẩn sóc trước mổ
- Nằm nghiêng hoặc nằm sấp nhằm tránh tì đè trực tiếp vào túi thoát vị.
- Nếu túi thoát vị vỡ đắp gạc vô khuẩn tẩm nước muối sinh lí, đồng thời phẫu thuật cấp cứu và sử dụng kháng sinh như viêm màng não mủ.
Phẫu thuật
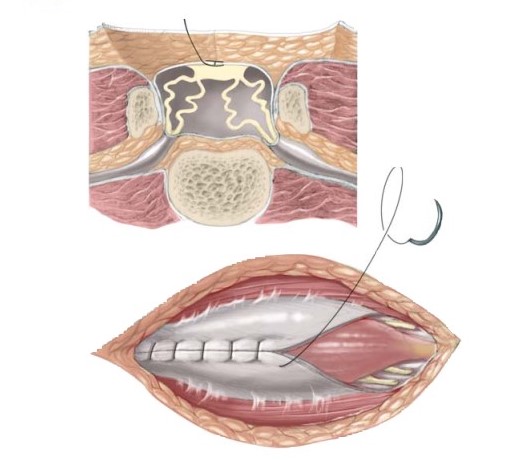
- Đặt bé nằm sấp bộc lộ khối thoát vị.
- Bộc lộ và cắt bỏ túi thoát vị tránh tổn thương rễ thần kinh và mạch máu
- Khâu kín cổ túi với chỉ tiêu
- Cố gắng khâu phục hồi cân và da. (Hình 3)
Chăm sóc sau mổ
- Nằm sấp hoặc nằm nghiêng tránh tì đè vết mổ
- Kháng sinh, giảm đau
- Tránh để nước, chất bẩn như nước tiểu, phân dính vào vết mổ.
Tái khám
- Xuất viện sau 1 tuần.
- Một tuần, mỗi tháng trong ba tháng tiếp theo
- Mỗi ba tháng cho đến đủ năm sau khi phẫu thuật hoặc khám ngay khi có nhiễm trùng vết mổ.
- Theo dõi chức năng tiêu tiểu về lâu dài
Tài liệu tham khảo
- Puri, Prem, Höllwarth, Michael E. (Eds.). (2019). Pediatric Surgery. Springer.
- Mark Davenport, James D. Geiger. (2020). Operative Pediatric Surgery. London: CRC Press.

Be the first to comment