Đại cương
- Chấn thương tụy chiếm 3 – 12 % các trường hợp chấn thương bụng kín ở trẻ em. Cơ chế thường da tai nạn ô tô hay xe đạp.
- Do là tạng nằm sau phúc mạc, được các tạng khác che phủ, nên thường khó chẩn đoán và dễ bỏ sót thương tổn.
- Tỉ lệ tử vong vẫn cao ở chấn thương tụy mức độ nặng.
- Chấn thương tụy không thường gặp và thường kèm với tổn thương khác.
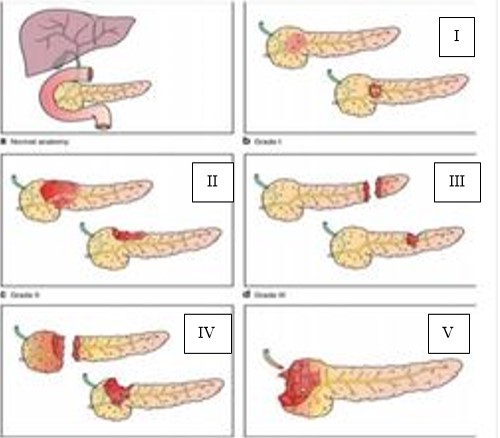
Phân độ
Bảng 1: Phân độ chấn thương tụy theo AAST

Chẩn đoán
- Cơ chế, thời điểm chấn thương.
- Triệu chứng xảy ra sau khi bị chấn thương (đau bụng, nôn…).
- Sơ cứu ban đầu đã thực hiện.
- Tiền căn: bệnh nền, phẫu thuật trước đó.
Khám:
- Dấu hiệu sinh tồn, có thể sốc mất máu
- Vết bầm, tụ máu, trầy xước, lỗ vết thương, bụng trướng.
- Vết bầm, tụ máu, trầy xước, bầm máu vùng thượng vị.
- Thăm khám toàn diện tránh bỏ sót thương tổn khác kèm theo.
Một số xét nghiệm cần làm?
- Một số xét nghiệm máu để đánh giá tình trạng mất máu, các tổn thương đi kèm.
- Siêu âm bụng: cho hình ảnh gợi ý đánh giá nhu mô tụy và mức độ chấn thương tụy, các tạng khác kèm theo, nhưng độ nhạy và đặc hiệu không cao.
- XQuang dạ dày-tá tràng có cản quang có thể được thực hiện khi nghi ngờ tổn thương vùng tá tràng đi kèm
- Chụp CT scan sớm cho tất cả các trường hợp có bệnh sử và thăm khám nghi ngờ chấn thương tụy (độ nhạy 69-100%).
- ERCP cho phép xác định rõ tình trạng và vị trí thương tổn của ống tụy. Đặt stent ống tụy được thực hiện qua ERCP trong một số trường hợp chọn lọc.
Điều trị
- Điều trị bảo tồn với dinh dưỡng tĩnh mạch hoàn toàn được xem là điều trị tiêu chẩn với các trường hợp chấn thương tụy.
- Cho ăn sớm qua thông mũi dạ dày- hỗng tràng hoặc qua mở hỗng tràng ra da.
- Kết hợp kháng sinh phổ rộng, giảm đau.
- Octreotide được dùng để giảm biến chứng rò tụy.
- PPIs được sử dụng thường quy với nhiều lợi ích.
- Giảm viêm tụy.
- Giảm nguy cơ viêm loét dạ dày trên bệnh nhân nhịn ăn đường miệng lâu ngày.
- Giảm tác dụng của men tụy trực tiếp vào các tiểu đảo tụy và ống tụy.
- ERCP giúp chẩn đoán sớm và đặt stent cho tỉ lệ thành công cao.
Khi nào cần điều trị phẫu thuật
- Vấn đề điều trị phẫu thuật được đặt ra khi chấn thương tụy mức độ III, IV, V tùy diễn tiến lâm sàng, huyết động, có thể chỉ định phẫu thuật cắt phần xa của tụy, bảo tồn lách.
Tiên lượng
- Hầu hết điều trị bảo tồn cho kết quả tốt nếu tình trạng chấn thương tụy không ảnh hưởng huyết động.
- Rò tụy là biến chứng thường gặp nhất sau điều trị phẫu thuật trong chấn thương tụy. Diễn tiến ổn định sau dẫn lưu ra da 1-2 tuần.
- Có 10-25% trường hợp hình thành áp xe quanh tụy, sẽ được dẫn lưu qua da với hướng dẫn của siêu âm.
- Nang giả tụy có thể hình thành sau nhiều tuần, nhiều tháng sau chấn thương tụy (tham khảm thêm trong bài nang giả tụy)
Tài liệu tham khảo
- Alain Abdo, Niraj Jani and Steven C Cunningham. Pancreatic duct disruption and nonoperative management: the SEALANTS approach. Hepatobiliary Pancreat Dis Int,Vol-12, No.3 June 15.
- Brian R. Englum, Brian C. Gulack, Henry E. Rice, John E. Scarborough, Obinna O. Adibe. Management of blunt pancreatic trauma in children: Review of the National Trauma Data Bank. Journal of Pediatric Surgery 51 (2016) 1526–1531.
- Calogero Iacono, Marianna Zicari , Simone Conci, Alessandro Valdegamberi, Michela De Angelis, Corrado Pedrazzani, Andrea Ruzzenente, Alfredo Guglielmi. Management of pancreatic trauma: A pancreatic surgeon’s point of view, Pancreatology (2015).
- E. Degiannis *, M. Glapa, S.P. Loukogeorgakis, M.D. Smith. Management of pancreatic trauma. Injury, Int. J. Care Injured (2008) 39, 21—29.
- Kjetil Søreide, Thomas G. Weiser, Rowan W. Parks. Clinical update on management of pancreatic trauma. International Hepato-Pancreato-Biliary Association (2018);1-10.
- Waibek BH, Rotondo MMF. Damage control surgery: it’s evolution over the last 20 years. Rev Col Bras Cir. 2012; 39: 314–321.

Be the first to comment