Đại cương
- U nguyên bào tụy là u tụy ngoại tiết hiếm gặp ở trẻ em. Chiếm 0,5% các u tụy nói chung. Tuy nhiên, đây lại là u thường gặp nhất trong các u ác tính của tụy ở trẻ em.
- Thường gặp ở trẻ nam, trẻ em gặp nhiều hơn người lớn.
- Có thể ở mọi lứa tuổi, độ tuổi thường gặp 2,4 – 5 tuổi.
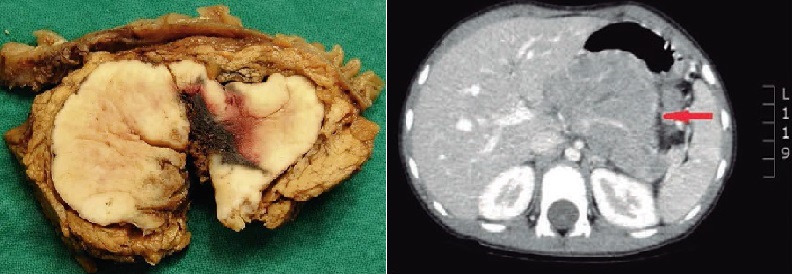
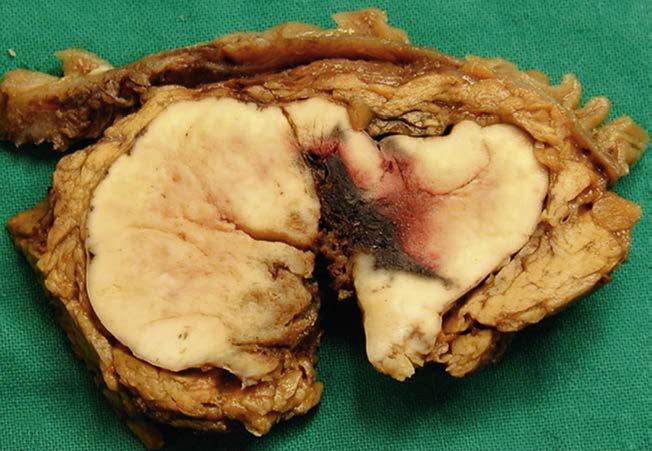
- Kích thước thường lớn hơn 5cm (có thể lên đến 7 – 18cm), > 50% có di căn lúc phát hiện.
- U có thể gặp ở mọi vị trí của tụy, nhưng thường gặp ở vùng đầu tụy.
- U nguyên bào tụy có thể liên quan đến bất thường nhiễm nhiễm sắc thể 11 (đột biến mất allen NST 11p15, một số hội chứng như hội chứng Beckwith-Wiedemann và hội chứng đa polyp tuyến gia đình.
Nguyên nhân
- U nguyên bào tụy được cho là có nguồn gốc từ các tế bào gốc nguyên thủy của tụy thời kỳ thôi thai (tuần thứ 8 của thai kỳ) còn tồn tại kéo dài do đặc điểm mô học của u tương tự như mô học của tụy thời kỳ phôi thai.
Triệu chứng
- Thường không có triệu chứng hoặc đôi khi khá mơ hồ: chậm lớn, đau bụng, buồn nôn, nôn ói, chướng bụng, sờ thấy khối ở bụng.
- Bệnh có thể đã di căn ở thời điểm chẩn đoán (50%): gan (thường gặp nhất), phổi, xương, trung thất, hạch…
Cận lâm sàng
- Xét nghiệm sinh hóa: AFP thường tăng (75%), alpha1 – antitrypsin, LDH.
- Siêu âm
- CT scan
- MRI
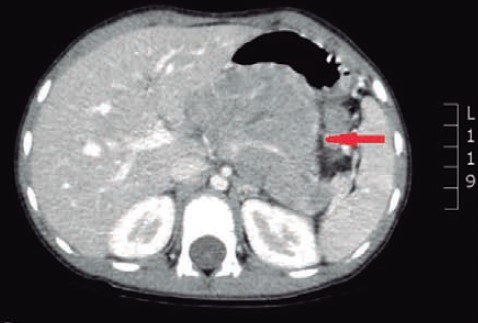
“Nguồn: Pennella, 2020”.
Chẩn đoán
- Kết hợp lâm sàng, cận lâm sàng, sinh thiết (bằng kim, sinh thiết qua mổ nội soi hay mổ mở)
Điều trị
- Phẫu thuật cắt bỏ hoàn toàn u kết hợp hóa trị trước/sau phẫu thuật ± xạ trị.
- Nếu u ở thân hoặc đuôi tụy, phẫu thuật cắt thân/đuôi tụy ± cắt lách.
- Nếu u ở đầu tụy, phẫu thuật cắt khối tá tụy (phẫu thuật Whipple).
Tiên lượng theo dõi
- Tiên lượng phụ thuộc vào việc có thể cắt toàn hoàn u hay không và việc hóa trị, xạ trị phù hợp.
- U có thể tái phát nên việc tái khám theo dõi là cần thiết (khám lâm sàng, AFP, hình ảnh học).
Tài liệu tham khảo
- Fusco J.C., Malek M.M. and Gittes G.K. (2019), Lesions of the Pancreas, Holcomb and Ashcraft’s Pediatric Surgery , 7th ed, Elsevier, pp. 737 – 749.
- Glick R.D., Pashankar F.D., Pappo A., Laquaglia M.P (2012). “Management of pancreatoblastoma in children and young adults”. J Pediatr Hematol Oncol. 34 Suppl 2:S47-50. Doi: 10.1097/MPH.0b013e31824e3839. PMID: 22525406.
- Pennella C., Bosaleh A., Rose A., et al (2020), “Pancreatoblastoma. Case report and review of literature”, Acta gastroenterológica latinoamericana, 50.

Be the first to comment