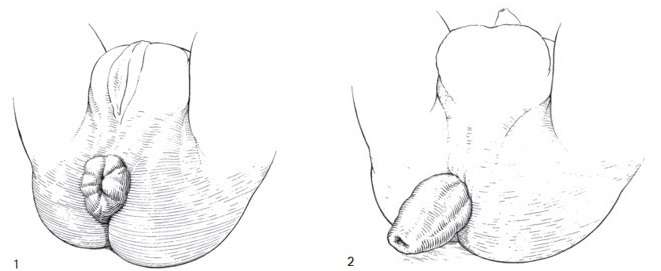
Sa trực tràng là gì?
- Sa trực tràng được định nghĩa là sự đi xuống của trực tràng qua ống hậu môn.
- Thường gặp trẻ nhỏ từ 1 – 3 tuổi và tự giới hạn.
Nguyên nhân – yếu tố nguy cơ
Hiện chưa rõ nguyên nhân, có một số yếu tố tăng tỷ lệ sa trực tràng như:
- Thay đổi thói quen ruột: tiêu chảy, táo bón (thực sự chỉ có 3% sa trực tràng liên quan đến táo bón)
- Nhiễm kí sinh trùng đường ruột.
- Polyp trực tràng
- Bất thường thần kinh cơ (thoát vị tủy màng tủy, lộ bàng quang)
- Ho mạn tính.
- Quá gầy, giảm lớp mỡ quanh trực tràng.
- Sau mổ vùng hậu môn trực tràng như phẫu thuật Pull-through.
Triệu chứng
Biểu hiện 2 thể là sa trực tràng bán phần và sa trực tràng toàn phần.
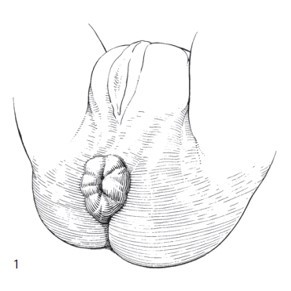
Sa trực tràng bán phần: Thường gặp hơn, khối sa ra ngoài ống hậu môn là niêm mạc trực tràng, kích thước khối sa thường là 1-3cm, với hình ảnh các nếp niêm mạc chạy dọc từ trung tâm hướng ra rìa khối sa (hình 1).
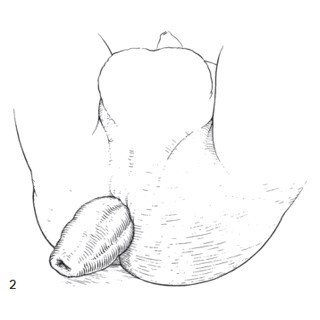
Sa trực tràng toàn phần:
- Khối sa là toàn bộ bề dày của trực tràng sa ra ngoài ống hậu môn, kích thước khối sa thường dài hơn 5cm, với hình ảnh các nếp niêm mạc chạy vòng quanh trung tâm khối sa (hình 2).
- Người nhà bệnh nhi thường đưa bé đến khám vì thấy khối sa ở hậu môn sau khi bé đi tiêu. Hoặc triệu chứng đau, chảy máu, tiết nhầy vùng hậu môn. Người nhà nên quay phim hoặc chụp hình lại khi trực tràng sa ra ngoài.
- Nội soi trực tràng tìm polyp hay loét trực tràng.
Điều trị
- Sa trực tràng thường tự giới hạn với chế độ ăn uống, sinh hoạt hợp lý mà không cần phải can thiệp bất cứ thủ thuật hay phẫu thuật nào.
- Khi trực tràng sa ra ngoài mà không tự hết cần phải đẩy lên nhẹ nhàng khi bé ở tư thế nằm
- Chỉ định phẫu thuật chỉ được đặt ra khi:
- Sa trực tràng sau phẫu thuật (Pullthrough)
- Cân nhắc phẫu thuật những trẻ trên 4 tuổi
- Không tự giới hạn trong thời gian theo dõi 12 – 18 tháng
- Phương pháp:
- Có nhiều phương pháp điều trị sa trực tràng, lựa chọn đầu tiên là thủ thuật chích xơ.
- Phẫu thuật cố định trực tràng (mổ mở hoặc nội soi) được đặt ra trong trường hợp thất bại với thủ thuật chích xơ.
Chăm sóc – theo dõi tái khám
- Chống táo bón bằng chế độ ăn nhiều chất xơ, thuốc nhuận trường.
- Chú ý tư thế rặn khi trẻ đi tiêu (tránh tư thế ngồi xổm).
- Điều trị các yếu tố thuận lợi: ho kéo dài, suy dinh dưỡng, nhiễm ký sinh trùng đường ruột…
- Tái khám mỗi 3-6 tháng trong thời gian 12-18 tháng cân nhắc chỉ định phẫu thuật.
Tài liệu tham khảo
- Coran, operative pediatric surgery, 7th, pages 608 – 614.
- Http://www.Ncbi.Nlm.Nih.Gov/pubmed/20223316
- Shyam B. Sharma, Posterior levator repair and rectal suspension for recurrent rectal prolapse: author’s experience; an open access, online international journal available at http://www.Cibtech.Org/cjs.Htm 2014 vol. 3 (1) january-april, pp. 38-42/sharma and gupta.
- Solomon, Randomized clinical trial of laparoscopic vs open abdominal rectopexy for rectal prolapse; British JS 2002.
- Amel Abd Eltwab Hashish; Posterior sagittal rectopexy in the treatment of recurrent rectal prolapse in children; Annals of Pediatric Surgery 2011, 7:101–104

Be the first to comment